【柔道整復師の変形性股関節改善技法】変形性股関節に柔道整復師が向き合う最前線!現場を知る柔道整復師(国家資格)が徹底解説
変形性股関節症の患者さんは、股関節の痛みや機能障害によって、日常生活にさまざまな支障をきたします。
【痛みに関する訴え】
「夜間や安静時にも、股関節が痛む」
「股関節が痛くて、歩くのがつらい」
「痛みのために、長時間立っているのが難しい」
「立ち上がりや歩き始めに、股関節に強い痛みを感じる」
「股関節だけでなく、お尻や太もも、膝にも痛みを感じる」
【機能障害に関する訴え】
「歩行距離が短くなった」
「階段の上り下りがつらい」
「股関節が硬くなって、動きにくい」
「歩行時に、足を引きずるような感じがする」
「股関節が十分に開かず、靴下を履いたり、爪を切ったりするのが困難」
【日常生活への影響に関する訴え】
「痛みのために、夜眠れない」
「家事や仕事に支障が出ている」
「痛みのために、精神的に落ち込んでいる」
「痛みのために、外出するのが億劫になった」
「痛みのために、趣味の活動(旅行、スポーツなど)を諦めざるを得ない」
【その他の訴え】
「股関節から音がする」
「股関節の変形が気になる」
「足の長さが違ってきたように感じる」
『接骨院十字堂』に来院された患者様は、いろいろな症状が重複して苦しんでいました。
「夜勤の仕事中の方向転換でグキッとくる。夜中にトイレで起きる。低体温で盲腸、脾臓の手術歴あり。右肩夜間痛も出る。何とか定年まで仕事頑張らないといけないので、悪くならないようにしたい…」(50代女性)
「生まれつき股関節形成不全、亜脱臼で、かばっているうちに背骨もゆがんできた。横向きでも足の重みで痛くなり、寝返りで目が覚める。ズボンや靴下はくのが大変。腰を伸ばすと内ももが痛くて、前屈や座位前屈では腰が痛い。歩いても、立ったり座ったりでも、付け根が痛い。座位が長くてもつらくなって、横向きになる。左右の足の長さが違うので、骨盤や腰椎がねじれながらバランスをとっている。胃が悪い。心肥大など内臓も弱い所がある…」(60代女性)
「足を開いて捻じったらコキッと鳴って痛くなった。座って立ち上がり、歩いてだるくなる、階段上りも(腰は大丈夫)。整形では、股関節痛を訴えても診てくれない。朝、座ってしばらくすると痛い。もも上げ、またわりが痛くて、内ももの感覚が弱い…」(60代男性)
「もも、お尻、股関節が歩き出しで痛い。コルセットしているとラク。屈曲でつまり、もも上げで痛い。力弱く、カエル足にできない…」 (70代女性)
私たち柔道整復師(国家資格)は、お一人おひとりの症状を詳しく聞いて、情報を把握し、根本原因を突き止め施術に役立てます。
- 痛みの程度や性質
- 痛みの出現部位や範囲
- 日常生活動作(ADL)の障害
- 既往歴や生活習慣
- 精神的な状態
これらの情報を総合的に判断し、患者さん一人ひとりに合わせた施術プランを作成します。
変形性股関節症が気になったら、早めに専門家にご相談ください。
目次
⒈ 変形性股関節症とは?
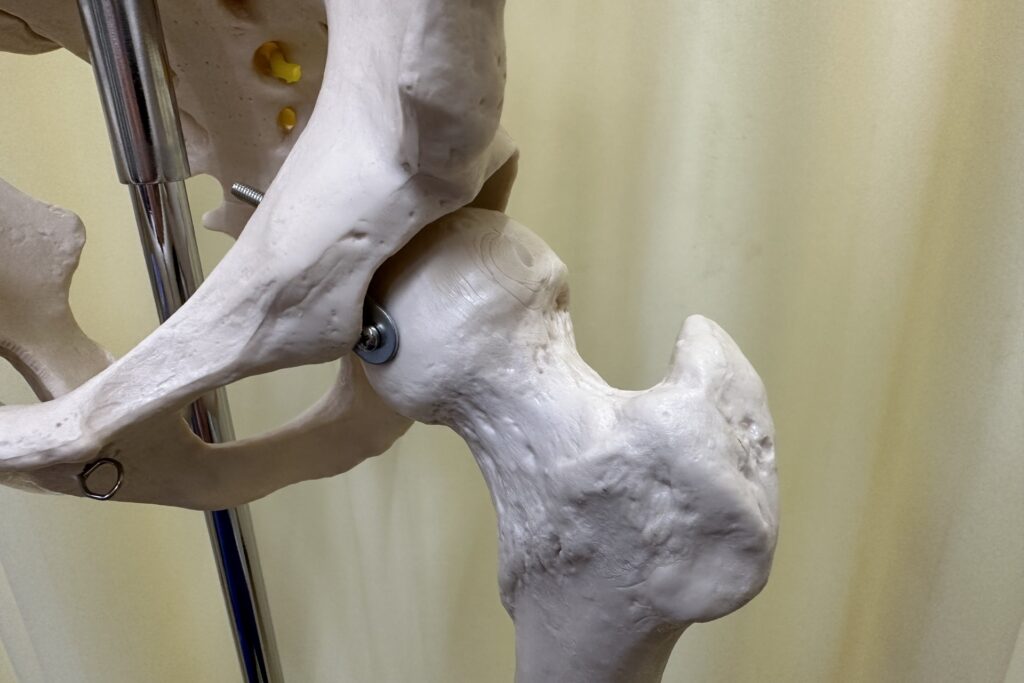
変形性股関節症は、股関節の軟骨が徐々にすり減り、最終的には骨同士が直接ぶつかり合うようになる進行性の病気です。 軟骨は、骨の表面を覆い、関節の動きを滑らかにするクッションのような役割を果たしています。
この軟骨が損傷すると、痛みや関節の動きの制限を引き起こします。
(1) 原因
① 一次性変形性股関節症
一般的に、加齢による軟骨の劣化が主な原因と考えられていますが、遺伝的な要因や、長年の股関節への負担も関与している可能性があります。
骨盤と股関節、脊柱は特に関係が深く、重心の位置を形成していて、全身への影響が強い場所です。
股関節症の方は、骨盤が後ろに倒れ、股関節が不安定になり、軟骨にかかる負担が局所に集中していることが多いです。
その負担を減らすために、屈曲位で筋肉を緊張させながら姿勢を維持し、動作を行います。
そのため、背中は丸く、膝も股関節も曲げた姿勢でいます。
これらは、「内臓の疲れや骨盤内の内圧上昇、循環不全など生理的な問題」や「足やお尻の筋力不足、周りの関節の変形など筋骨格の問題」が重なって起こるものと考えられます。 加齢というのは主に、酸化、糖化、炎症の3つの原因があります。
食事、腸内環境、睡眠不足、運動不足などからこれらが起こり、細胞そのものの能力が低下し、普段のような新陳代謝ができなくなります。
そのため、軟骨の再生も十分に行われず、負担の集中が起きるので、徐々に破壊が上回った結果、変形が進行していきます。
② 二次性変形性股関節症
- 寛骨臼形成不全
股関節の受け皿である寛骨臼が浅く、大腿骨頭(太ももの骨の先端)を十分に覆いきれない状態です。
- 先天性股関節脱臼
生まれつき股関節が脱臼している状態です。
- ペルテス病
大腿骨頭への血流が一時的に阻害され、骨が壊死する病気です。
ステロイドやたばこの長期摂取も血管を細くする原因の一つです。
- 大腿骨頭すべり症
大腿骨頭の成長軟骨帯がずれる病気です。
- 外傷
股関節の骨折や脱臼などの外傷後に発症することがあります。
(2) 症状
① 痛み
初期には、股関節の前側や鼠径部に痛みを感じることが多いです。
進行すると、お尻や太ももの外側、膝にも痛みを感じるようになります。
特に、立ち上がり、歩き始め、階段の上り下り、長時間の歩行などで痛みが増強します。
② 可動域制限
股関節の動きが悪くなり、日常生活動作が制限されます。
特に、股関節を内側に回す動きや、股関節を開く動きが制限されます。
また、靴下を履く、爪を切る、和式トイレを使用する、正座をするなどが困難になります。
③ 歩行障害
痛みをかばうために、歩行時に足を引きずるようになったり、歩幅が狭くなったりします。
進行すると、杖や歩行器が必要になることもあります。
④ その他の症状
- 股関節の変形
股関節が外側に開き、足が短くなったように見えることがあります。
- 脚長差
股関節の変形により、左右の足の長さに差が生じることがあります。
- 関節音
股関節を動かすと、ゴリゴリ、ジャリジャリといった音がすることがあります。
(3) 進行段階の詳細
① 初期
軟骨のわずかな損傷と、わずかな骨棘(骨の棘)の形成が見られます。
痛みは軽度で、運動時や長時間歩行時に感じる程度です。
② 進行期
軟骨の損傷が進行し、骨棘の形成も顕著になります。
痛みは強くなり、安静時や夜間にも感じるようになります。
可動域制限も顕著になり、日常生活に支障をきたすようになります。
③ 末期
軟骨がほとんどなくなり、骨同士が直接ぶつかり合うようになります。
激しい痛みと高度な可動域制限が現れ、日常生活が著しく制限されます。
⒉ 変形性股関節症で手術を避けたい方へ

変形性股関節症で手術を避けるためには、早期からの適切な対策が重要です。
以下に、手術を避けるための具体的な方法を詳しく解説します。
(1) 早期発見と早期治療
① 定期的な検査
股関節に違和感や痛みが起きたら、早めに整形外科を受診し、レントゲン検査などを受けましょう。
特に、寛骨臼形成不全などのリスク因子を持つ方は、定期的な検査が重要です。
② 早期治療の重要性
早期に適切な治療を開始することで、軟骨の摩耗を遅らせ、進行を抑制できます。
早期であれば、保存療法で症状の改善や進行の抑制が期待できます。
変形の度合いにもよりますが、股関節を正しい位置に近づけることが大事です。
正しい姿勢は、骨盤が前傾(起きている)しています。
立った姿勢は、股関節はまっすぐ伸び、腰は緩やかにカーブを描き、膝は軽く曲げた状態です。
一方で、悪い姿勢は、骨盤が後傾(後ろに倒れている)しています。
立った姿勢は、股関節は屈曲し、腰はまっすぐに近く、背中は丸く、膝は屈曲しています。
その状態を維持するために鼠径部の筋肉が縮みっぱなしで、お尻は伸ばされっぱなしになります。
膝まわり、足まわりの筋肉も同様で、筋肉がうまく使えない状態にあります。
また、腹圧が弱く、骨盤を前傾で安定させるのが難しい方が多いです。
そこに、脊柱の骨折や変形、膝の変形、足の変形、不安定などが加わると、バランスをとるために、股関節に負担をかかる姿勢をやめることができなくなります。 股関節だけでなく、それ以外の関節がどれだけ正常に近いかで、改善する度合いやスピードも変わります。
そのため、変形などが進行しないうちに早期にケアができるとよいのです。
③ 生活の見直し
問題は大きく2つです。
・筋、骨格、姿勢など外部の問題
・循環や新陳代謝など内部の問題
どうしても、悪い姿勢や筋力不足、同じ姿勢が続くことなど、体の外部の問題にフォーカスしやすいのですが、実は、内臓の疲労、便秘、筋腫、腹圧や骨盤内圧の問題など、体の内部の問題も同じように重要です。
運動療法をしても、腹圧が弱く、骨盤が後傾したままの場合、狙った筋肉を鍛えられません。
実際の生活動作では、背中など他の筋肉を使うため、悪い姿勢を強化してしまったり、他の場所の痛みの原因を作ってしまったりすることもあります。 運動や姿勢だけでなく、食事内容の再検討や水分、睡眠がうまくとれているか、腎臓(血液のろ過)、肝臓(解毒)、腸、婦人科(排泄)の負担を減らすように生活を見直しましょう。
重症であればあるほど生活の見直しが大事ですが、すでに病気で薬を服用している方が多いので、優先順位をつけてできる範囲で工夫してみましょう。
(2) 保存療法の実践
① 運動療法
股関節周囲の筋肉を強化し、関節の安定性を高める運動を行います。
水中ウォーキング、四つ這いで行う軽い体操やストレッチなど、股関節が痛みのない状態で運動をすることです。一人ひとり痛みのない可動域が違うので、それに合わせた運動の種類や強度を選ぶことが大事です。
また、股関節自体の可動域だけでなく、膝、足、骨盤、脊柱、肩甲骨など全身の可動域を増やすことで、負担が分散して、軟骨への負担が減ります。
さらに、腹圧を意識して、よい姿勢で、痛みの出ない範囲でたくさん動かすことで、脳や筋肉は正しい動きを学習します。血流も促進され、新陳代謝を高めます。
② 装具療法
変形がひどい方や他の関節にも問題がある方は、杖や足底板などを用いて、股関節への負担を軽減します。
専門家のアドバイスを受け、適切な装具を選びましょう。
③ 体重コントロール
股関節への負担を減らすために、適切な体重を維持することが重要です。
ただ、極端に体重オーバーの方を除いて、「重さ」よりも「分散できているか」が大事です。
特に、腹圧が弱い方は、骨盤を前傾で安定させるのが難しいです。
腹式呼吸などで腹圧を高めますが、うまくいかない場合は、内臓の疲れや筋腫、便秘など、骨盤内圧が安定しない原因を探すことも必要でしょう。
(3) 日常生活での注意点
① 正しい姿勢を保つ
猫背などの不良姿勢は、骨盤が後ろに倒れ、股関節に負担をかけます。
日頃から骨盤を起こして、腹圧を高め、正しい姿勢を意識しましょう。
② 股関節に負担のかかる動作を避ける
長時間の立ち仕事や重い物を持つ作業は、股関節に負担をかけますので、できるだけ避けるようにしましょう。
和式トイレや正座など、股関節に負担のかかる動作も避けましょう。
③ 痛みの出ない範囲でどんどん動かす
血流促進や筋力強化以外にも、動かさないと脳が痛みを感じやすい状態になってしまいます。
股関節以外にも、骨盤、膝、足、背骨、肩甲骨も痛みを感じやすくなります。
寝た姿勢や四つ這い、座った姿勢など、痛くない姿勢で体を動かしてください。
④ 冷え対策をする
股関節というわけではありませんが、安定させる筋肉に大腰筋があります。
こちらは腎臓と関係が深く、腎臓を冷やしたり、水分不足になったりすると、血行が悪くなり、筋肉が硬くなって痛みが悪化することがあります。
入浴や温かい服装で、体(腎臓)を温めましょう。 また、つま先立ちをしてふくらはぎをたくさん使うことで、血流促進を行うことも有効です。
(4) 専門家との連携
① 整形外科医
定期的な診察を受け、症状の進行具合を確認しましょう。
適切な治療法について相談しましょう。
② 理学療法士
運動療法や日常生活動作の指導を受けましょう。
個別の状態に合わせたリハビリプログラムを作成してもらいましょう。
③ 柔道整復師
手技療法や運動療法により、筋肉の緊張を緩和し、関節の動きを改善してもらいましょう。
日常生活での注意点や予防策のアドバイスを受けましょう。
股関節の変形が重度の方、背骨や膝、足などのまわりの変形や不安定な部分が多い方は、日常生活に強い支障が出てくるケースがあります。
最終的には手術をすることを頭の片すみにおきながら、保存療法を選択することをお勧めします。
なぜなら、手術を行っても結局、筋力や血流は大事で、リハビリが必要だからです。 また、人工関節自体の寿命は30年くらいといわれており、それを交換するための再手術はできません。
そのため、最初の手術はなるべく遅く行ったほうがよいでしょう。
ただし、内科的な病気が重くなると手術自体ができなくなるので、手術の時期は身体の状況を見ながら検討しましょう。
3. 変形性股関節症に柔道整復師の施術が効果的なエビデンス

柔道整復師が行う施術が、症状緩和に役立つ可能性を示唆する研究や臨床報告は存在します。
しかし、関節症に対する柔道整復師の治療効果に関するエビデンスは、まだ十分に確立されているとはいえません。
(1) 柔道整復師の治療が効果を示す可能性のあるメカニズム
① 筋肉の緩和と血行促進
柔道整復師は、手技療法や物理療法を用いて、股関節周囲の筋肉の緊張を緩和し、血行を促進することができます。
これにより、痛みの軽減や関節の動きの改善が期待されます。
② 関節の可動域改善
柔道整復師は、関節の動きを改善する手技や運動療法を行うことができます。
これにより、股関節の可動域を広げ、日常生活動作の改善を促します。
③ 骨盤や脊椎のゆがみの調整
股関節の痛みをかばうことで、骨盤や脊椎にゆがみが生じることがあります。
柔道整復師は、これらのゆがみを調整し、身体全体のバランスを整えることで、股関節への負担を軽減します。
(2) 現時点でのエビデンス
個別の臨床報告や症例研究では、柔道整復師の治療が変形性股関節症の症状緩和に有効であったという報告が見られます。
近年では、柔道整復師による施術と、病院での治療を併用することで、より効果が上がるという研究結果も出てきています。
4. 柔道整復師の施術
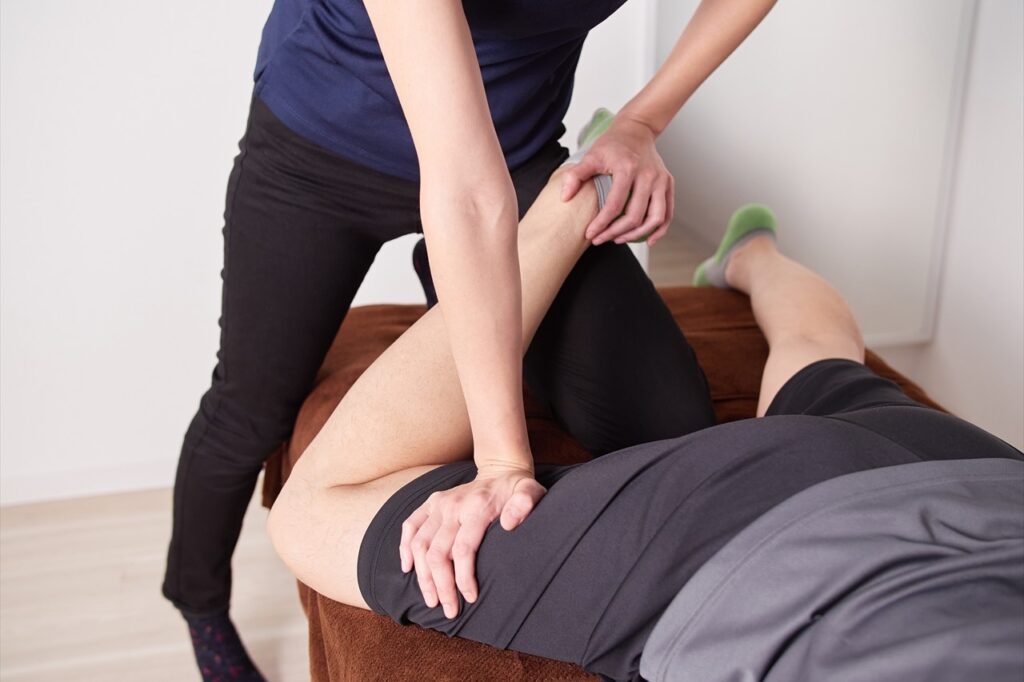
柔道整復師は、骨、関節、筋肉、靭帯などの運動器系のスペシャリストであり、手技療法、運動療法、物理療法などを組み合わせて、患者さんの症状に合わせた施術を行います。
以下に、柔道整復師の代表的な施術を詳しく解説します。
(1) 手技療法
① 筋肉調整
股関節は身体の重心に近く、そこが不安定になったり、動かなくなったりするので、周りの筋肉や関節でカバーする範囲も広く、負担も大きくなります。
筋肉の緊張やこわばりを緩和するために、マッサージやストレッチなどを行います。
順番としては、反射といって、バランスをとるために緊張しているところが多いので、まずは血流をよくする施術を行って、反射による緊張をとります。
その後、残った硬さに対して、筋肉の柔軟性を高め、血行を促進することで、痛みの軽減や関節の動きの改善を目指します。
② 関節調整
筋肉よりもっと深い、関節の奥にある問題に対しては、関節そのものに施術します。
動きの制限を改善するために、関節モビライゼーションや矯正などを行います。
ゆがんだ姿勢が慢性化すると、靭帯が緩んで関節がずれたまま戻りにくくなったり、骨が変形してしまいます。
関節の可動域を広げ、痛みを軽減して日常生活動作の改善を目指すだけでなく、正しい位置を維持したまま動作を行うことで、変形の予防も行います。
③ 骨盤矯正
さまざまな疲労を回復させる過程で炎症が発生し、それを治そうとして血液が偏り、反射によってゆがんでバランスをとると考えています。
それに基づくと、一時的な骨盤のゆがみはよいのですが、長期化したり、変形で関節が動かなくなるような状態は、全身のバランスを崩し、さまざまな症状の原因となることがあります。
骨盤のゆがみだけでなく、脊柱や肩甲骨、クッション機能を回復させることで負担を分散させ、症状の改善を目指します。
④ 内臓・頭蓋調整
内臓・頭蓋への血流改善を行うことで、反射からくるゆがみを解消します。
変化が大きければそこからの負担が大きいので、日常生活ではその臓器の負担を減らすアドバイスにつながります。
(2) 運動療法
① ストレッチ
運動量が減ると全体の筋肉は落ちていくのですが、部分的に緊張して不安定な身体を支え続けて硬くなった筋肉に対しては、ストレッチやマッサージが有効です。
筋肉や関節の柔軟性を高めるために、ストレッチを行います。
個々の症状や状態に合わせたストレッチを指導し、自宅でも継続できるようにサポートします。
② 筋力トレーニング
下半身の筋力が落ちて不安定になるので、上半身や内転筋を緊張させ、体を丸めながら動作を行います。
できるだけ股関節を伸ばした状態で、下半身を安定させることを優先します。
まずは、関節をできる限り正常な位置に近づけます。
その後、関節の周りの筋肉を強化させます。
それができたら、実際の動作をしてみて関節の安定性を高め、痛みの軽減や機能改善を目指します。
個々の症状や状態に合わせた筋力トレーニングを指導し、自宅でも継続できるようにサポートします。
③ 姿勢指導
施術で関節を正しい位置に近づけても、日常生活でそれを維持できないと元に戻ります。
だから、施術している時間だけでなく日常の習慣の一部になるよう、「歯磨きのときは、お腹に力を入れて、正しい姿勢をとる」などの工夫が必要です。
正しい姿勢は、関節や筋肉への負担を軽減し、症状の改善や予防につながります。
日常生活での正しい姿勢や動作を指導し、習慣化できるようにサポートします。
(3) 物理療法
① 温熱療法
ホットパックや超音波などを用いて、患部を温めることで、血行を促進し、筋肉の緊張を緩和します。
痛みの軽減や関節の動きの改善を目指します。
② 電気療法
低周波や干渉波などを用いて、筋肉や神経に電気刺激を与えることで、痛みの軽減や筋肉の収縮を促します。
腹式呼吸などの通常のトレーニングは、効果が出るまでに時間がかかります。
継続することが難しい方には、15センチ以上の深さまで届く高周波のEMSを使って、インナーマッスルを直接鍛える方法もあります。
二次的に、内臓も動かされるので、ポンプ効果も期待できます。
③ 冷却療法
アイスパックなどを用いて、患部を冷やすことで、炎症を抑え、痛みを軽減します。
急性期の痛みや腫れに対して効果的です。
(4) その他
① テーピング
テーピングを用いて筋肉の動きをサポートしたりします。
痛みの軽減や運動機能の改善を目指します。 ただし、股関節は骨の安定が大きい関節なので、関節にテーピングをしてもあまり効果は望めません。
場所もかなりデリケートな部分になることや、張り替えの負担もありますので、筋肉への効果を狙って使用します。
② 日常生活指導
日常生活での注意点や予防策などを指導し、症状の再発を防ぎます。
一般的には、食生活の内容(甘いもの、小麦、乳製品)、アルコール、たばこ、薬やサプリ、運動、睡眠、排泄などの見直しです。
ただし、原因となっているものが、その人の楽しみとなっていることが多いので、減らせないものについては、個々の生活環境やニーズに合わせたアドバイスを行います。
変形性股関節症は、放置すると悪化する可能性がきわめて高いです。
早めに専門家に相談し、適切なケアを受けることが大切です。
一人ひとり、変形性股関節の原因が違うので、症状や改善法も異なります。
専門家に相談し、ご自身に合った改善を目指してください。












